Soigner l’hyperperméabilité intestinale avec la méthode des 6R
« Intestin qui fuit », « leaky gut syndrome », « intestin poreux », « porosité intestinale » …
Tous ces termes ramènent à la même idée, celle que votre intestin est lésé, inflammé, certainement dysbiotique, et qu’il est temps de passer à l’offensive pour lui rendre sa pleine fonctionnalité. Avoir un intestin hyperperméable, ce n’est pas seulement avoir des troubles digestifs (d’ailleurs, ils sont parfois absents malgré l’hyperperméabilité). Non, l’hyperperméabilité intestinale se matérialise sous différentes formes en fonction des personnes, et provoque divers troubles. C’est pourquoi, dans ma pratique, je suis presque systématiquement amenée à traiter l’hyperperméabilité intestinale chez mes patients : parce qu’elle est impliquée dans beaucoup de dysfonctionnements et maladies.
C’est quoi l’hyperperméabilité intestinale au juste ?
Définition de l’hyperperméabilité intestinale
Notre intestin est comme un grand tuyau. Il est fait d’une couche épithéliale (épithélium intestinal) dont la fonction est l’absorption des nutriments consommés grâce aux entérocytes (cellules intestinales chargées d’absorber les nutriments). Etant donné que cette couche épithéliale intestinale est fragile, les entérocytes sont accrochés entre eux par ce que l’on nomme des jonctions serrées (comme des sortes d’agrafes qui maintiennent les cellules accrochées entre elles pour maintenir l’intégrité de la paroi).
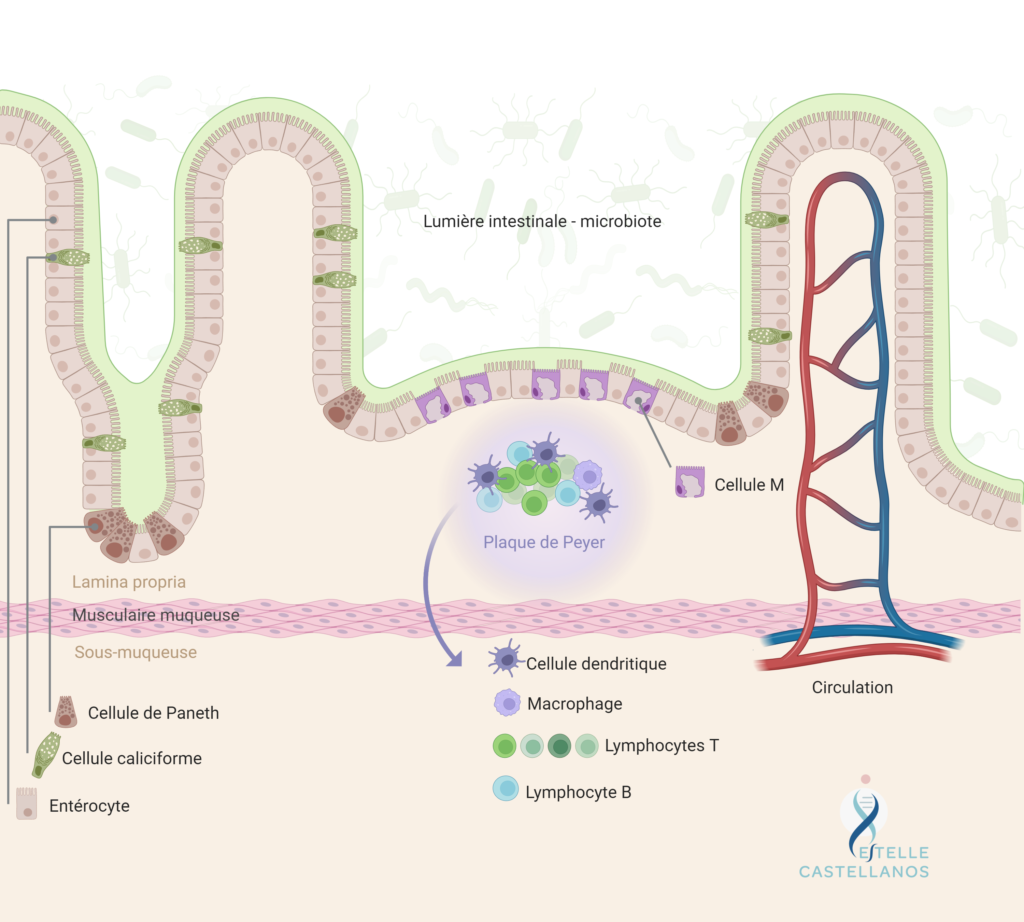
Par-dessus les entérocytes, on peut voir qu’il y a une couche (en vert) : c’est la muqueuse intestinale. Et enfin, par-dessus la muqueuse se situe le microbiote intestinal, baignant dans la lumière intestinale. C’est donc un véritable écosystème car l’intestin est le lieu de rencontre entre le monde extérieur (lumière intestinale, microbiote) et notre monde intérieur.
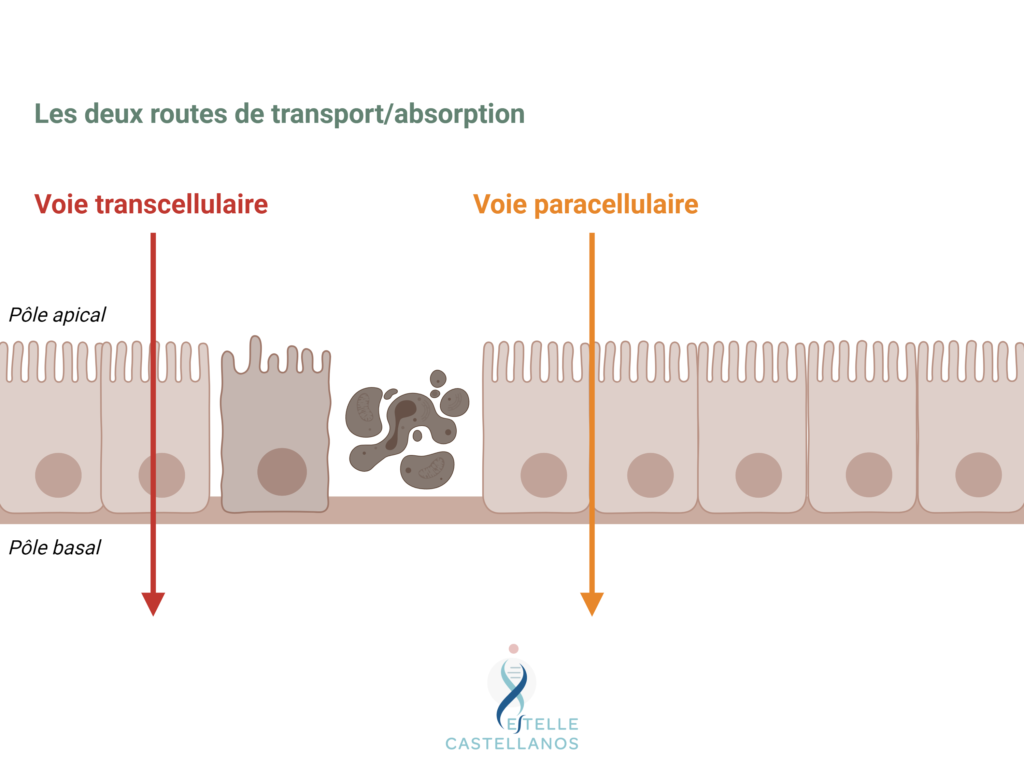
Si l’on zoome de plus près, on voit les entérocytes. Comme je le disais précédemment, les entérocytes sont maintenus collés entre eux par des jonctions serrées (non schématisées ici). La jonction entre deux entérocytes est appelée voie paracellulaire et est capable de sélectivement laisser passer des éléments de faible poids moléculaire. D’un autre côté, la voie transcellulaire permet aussi l’absorption des nutriments à travers l’entérocyte.
Dans le cas d’une hyperperméabilité intestinale, ces deux voies peuvent être défaillantes. Si la voie paracellulaire est défaillante, elle peut laisser passer des éléments trop gros, qui normalement devraient rester dans la lumière intestinale. Si la voie transcellulaire est défaillante, on peut observer des carences nutritionnelles en raison d’une incapacité cellulaire à absorber les nutriments. Et bien souvent, on observe une défaillance pour les deux voies.
Il me tient à cœur de clarifier une chose en priorité : l’intestin est par nature poreux, entendez par-là qu’une certaine porosité est nécessaire pour sélectionner quels éléments peuvent passer l’épithélium intestinal, et quels éléments ne le doivent pas.
La perméabilité intestinale est normale, mais l’hyperperméabilité ne l’est pas.
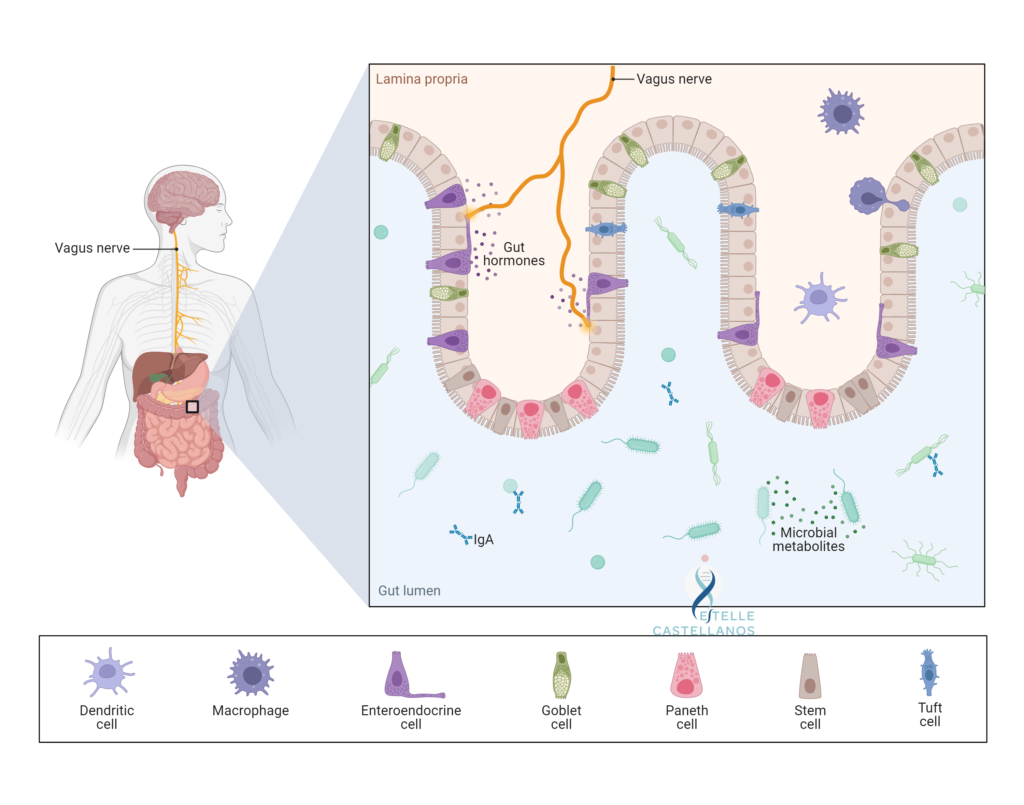
La fonction première de notre intestin est d’absorber les nutriments que nous mangeons pour que nous soyons nourris. L’intestin abrite aussi la majeure partie de notre système immunitaire, et ce n’est pas un hasard puisqu’il doit faire en sorte de refuser l’entrée aux éléments indésirables qui arriveraient avec les nutriments que l’on mange. C’est aussi l’endroit où réside notre plus grande flore : le microbiote intestinal, qui a une très intime relation avec notre système immunitaire.
Autrement dit, si quelque chose cloche au niveau de l’intestin, le système immunitaire peut en pâtir, et notre système immunitaire est une pièce du puzzle de toute pathologie, d’où l’énorme lien entre la santé intestinale et la santé globale.
Les causes d’une hyperperméabilité intestinale
Maintenant, parlons des éléments capables de perturber ce délicat écosystème, et ils sont nombreux !
- Aliments industriels, additifs : ils génèrent inflammation et stress oxydatif au niveau de la barrière intestinale.
- Métaux lourds : ils modifient la flore intestinale en réduisant les populations bactériennes bénéfiques et ils altèrent la fonctionnalité de la paroi intestinale.
- Infections intestinales : les envahisseurs fongiques comme le candida, des parasites, certains virus comme les entérovirus ou le covid, et les bactéries peuvent tous venir fragiliser l’intestin. Il est par exemple classique de développer des troubles digestifs chroniques à la suite d’une intoxication alimentaire.
- Médicaments : pilule contraceptive, AINS, corticostéroïdes, anxiolytiques, antidépresseurs, antiacides dont IPP.
- Les pesticides : de véritables tueurs de flore intestinale, au même titre que ce sont des tueurs de la flore environnementale.
- Les polluants : toute la pollution que l’on inhale, les microplastiques de l’on ingère et autres polluants atterrissent possiblement au niveau de l’épithélium intestinal (entre autres) et perturbent l’équilibre intestinal.
- Stress chronique : un cortisol chroniquement trop élevé est catabolique. Il altère l’intégrité de la barrière intestinale et modifie la composition et fonctionnalité du microbiote intestinal.
- Mauvais sommeil – dérèglement du rythme circadien : l’intestin étant la plus grande horloge périphérique de notre système circadien, son dérèglement sera propice à la modification de sa bonne fonctionnalité.
Autrement dit, il est difficile (si ce n’est impossible) d’échapper à tous ces facteurs de risque dans notre quotidien, ce qui implique que la plupart d’entre nous souffre forcément d’un certain degré d’hyperperméabilité intestinale, souvent sans le savoir. Quels peuvent être les signes d’une hyperperméabilité intestinale ?
Les conséquences d’un intestin hyperperméable
Les conséquences de l’hyperperméabilité intestinale sont nombreuses et variables d’une personne à l’autre, en fonction des prédispositions de chacun. Toutes les choses que je vais citer dans cette partie peuvent être améliorées (si ce n'est pour certaines carrément renversées) par la prise en charge de l’hyperperméabilité intestinale.
Dysfonctionnements du système immunitaire
Étant donné que la majorité de notre système immunitaire se situe au niveau de l’intestin, il n’est pas étonnant que la conséquence la plus commune de l’hyperperméabilité intestinale soit un dysfonctionnement immunitaire. Dans ce cadre, plusieurs choses peuvent s’observer, à commencer par les maladies auto-immunes. Un grand classique dans ma pratique est la thyroïdite d’Hashimoto. Je fais systématiquement réaliser mon programme de restauration de l’intégrité intestinale à mes patients qui souffrent de Hashimoto. Bien entendu, cela s’applique à d’autres maladies auto-immunes comme Basedow ou le Lupus par exemple.
Outre les maladies auto-immunes, on observe aussi bien souvent des allergies saisonnières (aussi appelés rhinite allergique ou rhume des foins), des sinusites chroniques, de l’asthme, un SAMA (syndrome d’activation mastocytaire) et globalement une inflammation chronique systémique.
Altération de la santé mentale
Autre grand classique d’une hyperperméabilité intestinale : l’altération de la santé mentale, en raison d’une très intime relation – l’axe intestin-cerveau. L’anxiété est le symptôme que je vois le plus passer en matière de conséquence psychique. Pour d’autres personnes, cela peut aller plus loin avec une dépression chronique.
De façon générale, toute perturbation de l’intestin peut entrainer des symptômes tels que le manque de motivation, la fatigue chronique, une humeur qui varie sans raison ou un sentiment de mal-être général. L’hyperperméabilité intestinale laisse passer des molécules inflammatoires telles que les LPS (lipopolysaccharides). A leur tour, elles peuvent atteindre la barrière hémato-encéphalique et générer une neuroinflammation.
Troubles métaboliques
La flore intestinale ainsi que notre système immunitaire ont des effets sur notre métabolisme, comme la gestion de la glycémie ou la gestion des lipides sanguins. Des maladies comme le diabète de type 2, l’obésité, la maladie du foie gras (NAFLD) pourraient grandement bénéficier d’un travail sur l’intestin car elles ont toutes en commun l’inflammation.
Troubles hormonaux
J’ai parlé plus haut de la thyroïdite d’Hashimoto comme potentielle conséquence d’une hyperperméabilité intestinale. Il faut également savoir que l’hypothyroïdie subclinique est souvent aussi le signe que l’intestin doit être travaillé. L’intestin est un grand site convertisseur de l’hormone T4 en T3 (forme biologiquement active sur nos tissus).
Outre la thyroïde, des déséquilibres dans les hormones sexuelles (œstrogènes, testostérone, progestérone…) auront aussi plus ou moins un lien avec la santé intestinale. Notre flore intestinale effectue sur nos déchets hormonaux des modifications. Chez certaines personnes, ces modifications sont altérées et peuvent entrainer des troubles hormonaux. C’est ainsi que l’intestin peut avoir un lien avec le syndrome des ovaires polykystiques (SOPK), l’hypogonadisme, le syndrome prémenstruel (SPM), l’infertilité ou encore le manque de testostérone chez l’homme.
Troubles urogénitaux
Un autre grand classique du retentissement de l’hyperperméabilité intestinale dont je suis témoin dans mes suivis est la cystite interstitielle chronique. Je ne compte plus le nombre de femmes que j’ai eues, qui en souffraient depuis des années, jusqu’à ce que l’on travaille la barrière intestinale. Sont également souvent observées des infections urinaires à répétition, des mycoses vaginales ou encore des vaginoses bactériennes. Dès lors qu’une inflammation (et souvent infection) sévit dans l’intestin, toutes les autres flores peuvent être impactées, et d’autant plus celles qui sont anatomiquement proches de l’intestin.
Carences nutritionnelles
Les carences nutritionnelles en présence d’une hyperperméabilité intestinale sont logiques. Si l’intestin est lésé et inflammé, l’absorption des nutriments sera compromise. Cela donne des situations où ni l’alimentation ni les compléments alimentaires ne parviennent à rectifier à la hausse les niveaux, ou très peu. Dans ce cadre, la stratégie repose d’abord sur le traitement de l’intestin.
Troubles digestifs
Et enfin, bien entendu, les troubles digestifs sont des signes totalement logiques d’une hyperperméabilité intestinale (bien que je réitère ma mise en garde comme quoi il ne s’agit pas du signe ultime, les troubles digestifs pouvant être totalement absents). Cela dit, on observe régulièrement de la constipation et/ou des selles aqueuses et multiples sur une journée. Cela va dépendre du degré d’hyperperméabilité intestinale, de sa localisation et de son type. Certaines infections intestinales peuvent être en jeu et doivent être traitées. Des crampes et douleurs abdominales sont possibles, ainsi que des ballonnements et flatulences qui handicapent fortement le quotidien.
Comme vous pouvez le voir, l’hyperperméabilité intestinale est loin d’être un phénomène au retentissement isolé à l’intestin, c’est un impact potentiellement systémique sur le corps. Alors que peut-on faire ?
La méthode des 6R pour réparer l’hyperperméabilité intestinale
Au départ, ce n’est pas la méthode des 6R mais celle des 4R, créée par Jeffrey Bland, PhD. Il s’agit d’un programme de guérison de l’intestin, découpé en étapes précises, que voici :
- Retirer
- Remplacer
- Repeupler
- Réparer
Par la suite, l’IFM (Institute for Functional Medicine) l’a amélioré pour proposer la méthode des 5R, en ajoutant une dernière étape :
- Retirer
- Remplacer
- Repeupler
- Réparer
- Rééquilibrer
Après mise en application sur moi-même et mes patients, je me suis rendue compte que cette méthode était la plus intelligente, mais qu’elle avait besoin d’être adaptée et perfectionnée. J’ai apporté des modifications d’après mon expérience avec des centaines de patients. J’ai changé l’ordre des et j'ai ajouté des étapes, pour finalement proposer cette stratégie :
- Réduire
- Remplacer
- Réparer
- Retirer
- Repeupler
- Rééquilibrer
Ces changements ont fait nettement la différence. En effet, je me suis rendue compte que traiter par exemple dès le départ une infection était pour la plupart des patients prématuré et trop à risque de réactions fortes et désagréables. En plaçant le travail de « retirer » plus tard, après le renforcement du terrain, le travail est largement plus efficace et supérieur. Le fait de placer en priorité le soutien des fonctions digestives et la réparation de la barrière intestinale fait que l’organisme est renforcé et résilient pour la suite. C’est exactement le plan d’action que je vous propose de suivre dans mon programme GUT RESET 🚀🚀.
Et en attendant, prenez soin de vous 💙
A PROPOS

Estelle Castellanos
Diététicienne-nutritionniste DE
Naturopathe
Fondatrice de la plateforme ATAVI
Santé fonctionnelle
FBCS
Spécialiste des maladies liées aux moisissures
Mycothérapeute certifiée

